Il solco gengivale: cos'è e perché è importante
Che cos’è il solco gengivale e perché dovresti preoccupartene? Leggi questo articolo per capire meglio di cosa si tratta e perché mantenerlo pulito e sano è fondamentale per la salute della tua bocca.
Che cos’è il solco gengivale?
Il solco gengivale è quella fessura che separa la superficie di ciascun dente dal tessuto gengivale. È una piccola scanalatura a forma di V che circonda la base di un dente.
Nella parte inferiore del solco c’è la giunzione smalto-cemento (amelo-cementizia), ovvero la giunzione tra lo smalto dentale della corona e il cemento della radice. Questa parte anatomica aiuta le gengive a rimanere attaccate alla superficie dei denti.
Quando è sano, il solco gengivale è aderente ai denti dalla base fino al punto in cui il dente emerge dalle gengive: questo lascia pochissimo spazio a qualsiasi sostanza esterna (come i residui di cibo) che cerchi di entrare nello spazio tra la gengiva e il dente. Quando, invece, viene trascurato o è affetto da uno dei disturbi che analizzeremo in seguito, lo spazio tra il dente e la gengiva è più largo e cibo e batteri possono penetrare più facilmente.
Il solco gengivale, quindi, aiuta a proteggere le gengive da infezioni e patologie.

Perché la sua profondità è così importante?
Normalmente la profondità del solco gengivale misura da 1 a 3 mm: se la profondità supera i 3-4 mm potremmo essere in presenza di una malattia gengivale.
Sicuramente ogni persona ha il suo standard di riferimento e nel corso del tempo le gengive potrebbero subire alterazioni ma il solco gengivale viene sempre utilizzato come riferimento per valutare la salute delle gengive.
Come viene esaminato?
Per misurare la profondità del solco gengivale viene utilizzata la sonda parodontale, uno strumento dotato di un’estremità millimetrata (una sorta di righello) che individua anche eventuali infiammazioni della gengiva. Per fare questo la sonda viene delicatamente posizionata sotto il margine gengivale.
Il cavo orale è stato suddiviso in sei aree definite sestanti: tre appartengono all’arco mascellare superiore e tre a quello inferiore.
I sestanti sono:
- superiore destro
- superiore anteriore
- superiore sinistro
- inferiore destro
- inferiore anteriore
- inferiore sinistro
L’esame della salute delle gengive assegna un punteggio che va da 0 a 4 a ciascun sestante dove 0 indica che il sestante è sano e non necessita di alcun trattamento mentre 4 richiede:
- istruzioni dettagliate sull’igiene orale quotidiana da rispettare
- trattamenti di igiene professionale
- valutazione di un trattamento terapeutico più complesso
Leggi il nostro articolo dedicato al sondaggio parodontale per approfondire l’argomento.
Solco gengivale infiammato?
In questo approfondimento abbiamo cercato di analizzare il solco gengivale come componente anatomica del nostro cavo orale; nel prossimo articolo elencheremo le patologie e i disturbi che possono colpirlo e capiremo quali sono i rispettivi trattamenti terapeutici coinvolti. Non dimenticare che anche quando si tratta del solco gengivale è la prevenzione la miglior alleata per evitare disturbi e infiammazioni: basterà semplicemente dedicarsi con attenzione all’igiene quotidiana lavandosi i denti nel modo corretto e passando il filo interdentale.
Hai ancora dubbi sull’argomento? Visita la pagina dei contatti del nostro sito dove potrai trovare anche un comodo modulo da compilare!
Perché hai prurito alle gengive?
Il prurito alle gengive non può certo considerarsi un disturbo preoccupante ma se persiste può essere davvero fastidioso: spesso si manifesta inizialmente con una sensazione di leggero solletico sulle gengive per poi trasformarsi in una fonte di disagio per tutto il cavo orale. Cerchiamo di indagare le possibili cause del prurito e i trattamenti indicati.
Prurito alle gengive: le cause
Accumulo di placca
La placca è quel sottile film composto di residui di cibo e batteri che si accumula sui denti nel tempo ed è causa principale di molti dei problemi che affliggono denti e gengive. Se non ti lavi i denti nel modo corretto e non dedichi la giusta attenzione all’igiene orale quotidiana la placca può dare origine a irritazione e sanguinamento delle gengive. L’irritazione si può manifestare anche con una sensazione di prurito diffuso sul tessuto gengivale.
Gengivite
Abbiamo già avuto modo di analizzare i sintomi della gengivite in un precedente articolo. La scarsa igiene orale incoraggia la formazione di accumuli di placca sui denti e i tessuti gengivali che circondano il dente si infiammano. Un sintomo poco noto della gengivite, perché molto meno frequente, è proprio il prurito alle gengive. In caso di gengivite, e di malattia parodontale in senso più ampio, la parola d’ordine è sempre “tempestività”: se riconosci i primi sintomi della gengivite fissa subito una visita di controllo per evitare che evolva nella sua forma più acuta, la parodontite.
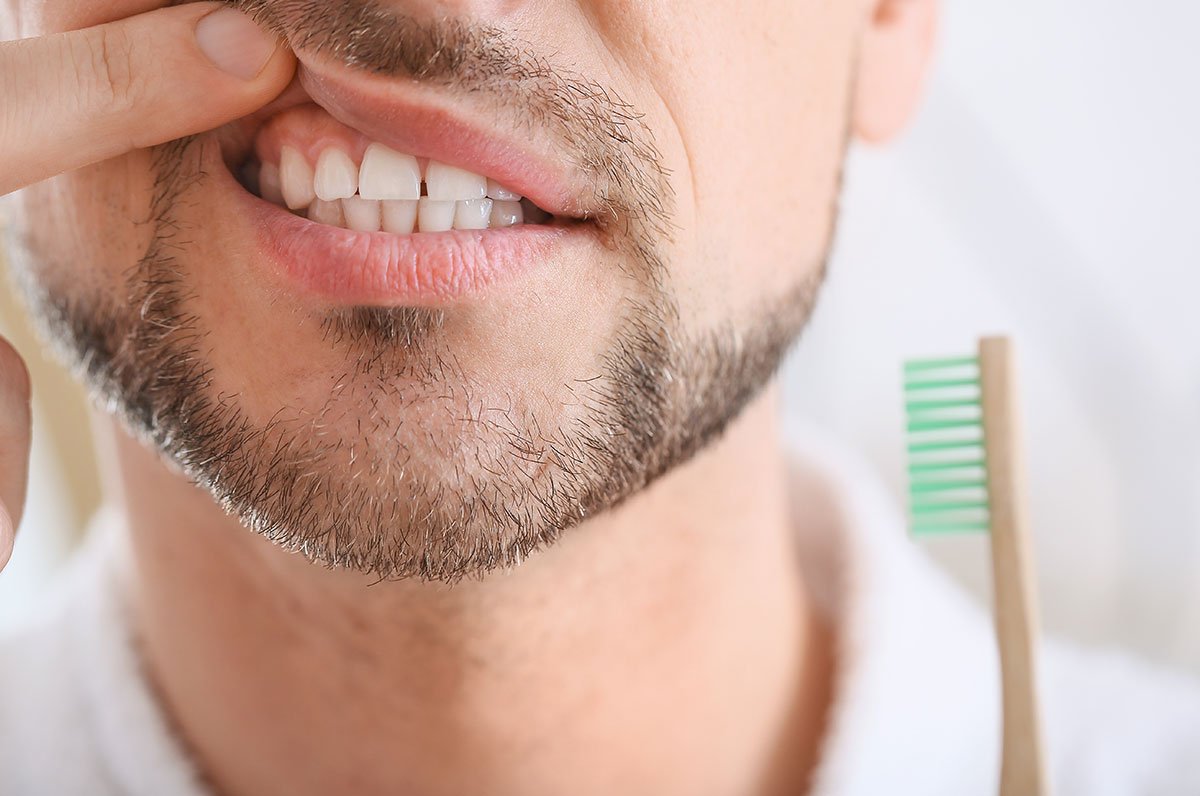
Digrignamento dei denti
Il bruxismo, meglio noto come “digrignamento dei denti”, è quel fenomeno che avviene quando si sfregano i denti dell’arcata superiore con quelli dell’arcata inferiore o quando si stringono i denti con forza a causa di una contrazione involontaria dei muscoli implicati nella masticazione. Il bruxismo, se non trattato, può provocare l’usura delle gengive che irritate possono generare la sensazione di prurito. Fortunatamente il bruxismo è un disturbo che possiamo facilmente risolvere dopo una visita in studio.
Reazioni allergiche
Alcuni farmaci hanno come effetto collaterale il prurito alle gengive. Nella maggior parte questo prurito sparisce da solo con il tempo ma se dovesse persistere è ovviamente opportuno consultare il medico.
Tra le cause del prurito alle gengive non è da escludere la possibile reazione allergica causata da un alimento a cui non sapevi di essere allergico.
Sbalzi ormonali
Le donne durante la gravidanza, il ciclo mestruale o la menopausa possono avvertire prurito alle gengive a causa di un cambiamento nei loro livelli ormonali. Spesso a questo si accompagnano altri sintomi orali quali sensibilità, sanguinamento o dolore alle gengive.
Lesioni alle gengive
Se le gengive hanno subito un trauma (per esempio una ferita), sono state interessate da un’estrazione dentale (come nel caso del dente del giudizio) o sono colpite da una piaga potresti avvertire una sensazione di prurito durante la fase di guarigione. In questo caso si tratta di una normale fase del processo di guarigione e quindi non c’è da preoccuparsi.
Dispositivi dentali che non si adattano
Le protesi che non si adattano bene potrebbero causare una sensazione di prurito alle gengive: questo a causa dello spazio che si può creare tra la gengiva e la dentiera in cui si accumulano batteri e residui di cibo.
Anche gli apparecchi ortodontici possono essere fonte di irritazione e prurito.
Cosa fare in caso di prurito persistente?
A seconda di quale sia l’origine del prurito tra quelle sopra descritte si interverrà con il trattamento opportuno. Per esempio:
- nel caso di una reazione allergica potrebbe essere necessario prendere un antistaminico su consiglio del medico
- in casi di prurito lieve e di breve durata potrebbe essere sufficiente sciacquare la bocca con acqua fredda per alleviare l’irritazione
Nel caso, però, il prurito sia persistente (più di 3-5 giorni) ti consigliamo di prenotare un appuntamento nel nostro studio per verificare le condizioni delle tue gengive.
Cosa vuol dire avere le gengive bianche?
Avere le gengive bianche spesso suggerisce la mancanza di qualcosa nell’organismo. Diverse possono essere le cause di uno schiarimento delle gengive, da una semplice afta a una più complessa patologia infiammatoria. Lo scorso mese abbiamo parlato delle gengive nere, ora cerchiamo di analizzare i motivi per cui le gengive possono diventare bianche.
Quali sono le cause delle gengive bianche?
Ecco alcune delle cause più comuni delle gengive bianche:
Leucoplachia
La leucoplachia o leucoplasia è una condizione orale che si manifesta con una caratteristica placca bianca originata dall’eccessiva ed anomala cheratinizzazione dell’epitelio. Può comparire sia sulle gengive che sulla superficie interna delle guance. Le placche non possono essere rimosse con la normale igiene orale.
Sembra sia correlata al fumo di sigaretta e al consumo di alcool ma esisterebbero ad oggi anche alcune cause ancora ignote.
Se è vero che la maggior parte dei casi di leucoplachia sono ignoti, è vero anche che in alcuni casi rappresenta una condizione precancerosa, soprattutto se associata ad altre lesioni di color rosso.
Il nostro consiglio, quindi, è di contattare subito un dentista o un medico per approfondire l’origine delle placche.
Anemia
L’anemia è la riduzione patologica dell’emoglobina al di sotto dei livelli di normalità. Questo porta come diretta conseguenza la ridotta capacità del sangue di trasportare ossigeno.
L’anemia si presenta in diverse forme a seconda della causa sottostante. Tra quelle più comuni ci sono: carenza di ferro o vitamina B12, morbo di Chron e celiachia.
I sintomi dell’anemia includono:
- fatica
- vertigini
- debolezza
- battito irregolare
- fiato corto
- mal di testa
- mani e piedi freddi
Le persone che soffrono di anemia hanno spesso la pelle pallida, compreso il tessuto gengivale.
Afte
Le afte, o ulcere della bocca, sono lesioni che si sviluppano nel cavo orale e sulle gengive. Possono essere molto dolorose, soprattutto quando si parla, si mangia o si beve.
Le afte sono tipicamente rotonde o ovali e hanno un centro più chiaro e un bordo più scuro tendente al rosso.
Le afte che compaiono sulle gengive possono far sembrare bianche alcune aree del bordo gengivale ma non cambiano il colore di tutto il tessuto gengivale.
Gengivite
La gengivite è la forma più lieve della malattia parodontale. In Italia 20 milioni di persone oltre i 35 anni soffrono di problemi gengivali. Di solito è la scarsa igiene orale la causa più comune della gengivite.
Le persone che soffrono di questo disturbo possono avere le gengive irritate, di un rosso acceso e gonfie intorno alla base dei denti. Possono anche notare sanguinamento quando si lavano i denti e usano il filo interdentale. Col tempo, però, questa patologia può far diventare le gengive bianche ed essere la causa della loro recessione.
Candida orale
La candida orale, o mughetto, è un’infezione causata dal fungo Candida Albicans.
Compaiono delle piaghe bianche all’interno delle guance, sulla lingua o sulle gengive. I bambini, gli anziani e le persone che soffrono di diabete sono a maggior rischio di candidosi.
Estrazione dentale
Il trauma dell’estrazione di un dente può far diventare bianche le gengive che circondano il sito di estrazione. Le gengive di solito tornano al loro colore normale entro pochi giorni.
Valutazione delle gengive bianche allo Studio Dentistico Calvi
I sintomi che possono verificarsi insieme alle gengive bianche variano a seconda della causa soggiacente.
A volte, una persona potrebbe non avere altri sintomi. In altri casi, le gengive bianche possono essere accompagnate da:
- dolore
- rigonfiamento
- sanguinamento
- piaghe e lesioni
- denti sciolti
- arrossamento
- stanchezza, vertigini o debolezza
- mal di testa
- mani e piedi freddi
Tenere traccia di eventuali sintomi aggiuntivi può aiutarci a diagnosticare la causa precisa delle gengive bianche.
Se ti sembra che il colore delle tue gengive sia cambiato non esitare a fissare un appuntamento nel nostro studio.
La relazione tra secchezza delle fauci e malattie delle gengive
La domanda che ci poniamo oggi è: esiste una correlazione tra secchezza delle fauci e l’insorgenza delle malattie parodontali? Chi soffre di xerostomia (la definizione scientifica della condizione prolungata della “bocca secca”) è più soggetto allo sviluppo di gengiviti e parodontiti? Cerchiamo di analizzare il rapporto tra questi due disturbi del cavo orale.
Tutti noi abbiamo sperimentato episodi di secchezza della bocca di tanto in tanto, come quando siamo disidratati dopo l’esercizio fisico o soffriamo di un raffreddore che ci impedisce di respirare normalmente.
Ma la secchezza delle fauci, o xerostomia, è una condizione cronica per cui le ghiandole salivari non riescono a produrre abbastanza saliva per mantenere la bocca costantemente umida. La saliva svolge un importantissimo compito nella nostra bocca: sciacquare via residui di cibo, batteri e corpi estranei. Senza questa azione “depuratrice” può aumentare notevolmente la possibilità di insorgenza di carie e malattie che interessano le gengive. Sebbene all’inizio la secchezza delle fauci possa sembrare solo un fastidio passeggero, se persiste, consigliamo vivamente di consultare un dentista poiché trascurarla potrebbe essere un errore.
Secchezza delle fauci: cause
Queste sono le principali cause che inducono la xerostomia:
- effetti collaterali di alcuni farmaci indicati per trattare condizioni come depressione, ansia, acne, epilessia, ipertensione e asma
- disidratazione
- fumo di sigaretta
- eccessivo consumo di alcolici
- eccessivo consumo di cibi zuccherati
- l’abitudine di respirare con la bocca
- radioterapia
- ostruzioni nasali
- diabete non controllato
- naturale invecchiamento
Xerostomia e malattie delle gengive
Purtroppo chi è affetto da secchezza delle fauci è un ottimo candidato per sviluppare le malattie gengivali. Se non trattata, la xerostomia consente ai batteri e alla placca di rimanere sui denti dove potrebbe dare origine alla gengivite. Questa potrebbe poi evolvere in una più grave parodontite.
Come abbiamo avuto modo di vedere i sintomi della gengivite sono piuttosto definiti:
- gengive gonfie
- gengive di un evidente color rosso scuro
- gengive che sanguinano facilmente quando ti lavi i denti o passi il filo interdentale
- alito cattivo
- recessione gengivale
- gengive “molli”
Come trattare la secchezza delle fauci
Come sempre vale il mantra “prevenire è meglio che curare”: in questo caso il valore della prevenzione è doppio perché non solo si combatte la xerostomia ma si evitano sul nascere i rischi dello sviluppo di complicazioni ben più serie.
Trattare la secchezza delle fauci significa, per esempio, andare a correggere eventuali cattive abitudini acquisite come l’eccessivo consumo di alcolici o cibi zuccherati o semplicemente allenarsi a respirare con il naso invece che con la bocca. Se la causa risiede nell’assunzione di determinati farmaci si cercherà di capire come sostituirli opportunamente. E nel caso del fumo di sigaretta sarà necessario ridurre se non addirittura abbandonare il vizio.
Fai un check-up allo Studio Dentistico Calvi
Il miglior consiglio che possiamo darti è di prestare molta attenzione ai sintomi che il tuo cavo orale presenta: non ci stanchiamo mai di ripetere che agendo tempestivamente tutto si può risolvere agevolmente. Se ritieni che la secchezza della tua bocca meriti un controllo ti invitiamo a fissare subito un appuntamento nel nostro Studio!
Quali sono i sintomi della gengivite?
La gengivite è una forma comune e lieve di malattia parodontale che causa irritazione, arrossamento e gonfiore (infiammazione) delle gengive e interessa soprattutto la parte della gengiva attorno alla base dei denti. È fondamentale non sottovalutare la gengivite e trattarla prontamente. La gengivite, se non curata adeguatamente, può sviluppare malattie delle gengive più gravi come la parodontite, causare la perdita dei denti e, secondo recenti studi, anche lo sviluppo di alcune malattie sistemiche. Vediamo quali sono i sintomi della gengivite.
I sintomi della gengivite
Le gengive sane sono sode, di color rosa pallido e ben aderenti ai denti. Segni e sintomi della gengivite includono:
- gengive gonfie
- gengive di un evidente color rosso scuro
- gengive che sanguinano facilmente quando ti lavi i denti o passi il filo interdentale
- alito cattivo
- recessione gengivale
- gengive “molli”
Se noti alcuni di questi sintomi, fissa subito un appuntamento: prima cerchi assistenza, maggiori sono le tue possibilità di prevenire una possibile evoluzione della patologia da gengivite a parodontite.
Le cause più comuni della gengivite
Senza dubbio la causa più comune che porta allo sviluppo della gengivite è la scarsa igiene orale che incoraggia la formazione di placca sui denti, causando un’infiammazione dei tessuti gengivali circostanti. Ecco come la placca può portare alla gengivite:
- la placca si forma sui denti. La placca è un film invisibile e appiccicoso composto principalmente da batteri che si forma sui denti quando gli amidi e gli zuccheri contenuti negli alimenti interagiscono con i batteri normalmente presenti nella bocca. È necessario rimuovere la placca quotidianamente, anche più volte al giorno, perché questa tende a formarsi continuamente.
- la placca si trasforma in tartaro. La placca che rimane sui denti può indurirsi sotto il bordo gengivale prendendo il nome di tartaro. Il tartaro rende la placca più difficile da rimuovere, crea uno scudo protettivo per i batteri e provoca irritazione lungo il bordo gengivale. Per rimuovere il tartaro è necessario intervenire con una pulizia orale professionale.
- la gengiva si infiamma (gengivite).Più a lungo la placca e il tartaro rimangono sui denti, più irritano la gengiva e soprattutto la parte della gengiva attorno alla base dei denti, causando infiammazione. Col tempo, le tue gengive si gonfiano e tendono a sanguinare facilmente durante l’igiene orale. L’accumularsi di placca e tartaro può anche sviluppare le carie. Se non trattata, la gengivite può progredire fino alla parodontite e, conseguentemente, aumentare il rischio di una perdita dei denti.
Quali sono i fattori di rischio?
La gengivite è piuttosto comune e chiunque può svilupparla. I fattori che possono aumentare il rischio di gengivite includono:
- cattive abitudini di igiene orale
- fumare o masticare tabacco
- l’età avanzata
- bocca asciutta o xerostomia
- cattiva alimentazione, inclusa la carenza di vitamina C
- restauri dentali che non si adattano correttamente o denti storti difficili da pulire
- condizioni che riducono l’immunità come la leucemia o il virus dell’HIV
- sbalzi ormonali, come quelli legati alla gravidanza, al ciclo mestruale o all’uso di pillole anticoncezionali
- fattori genetici
- particolari condizioni mediche come alcune infezioni virali e fungine
Curare la gengivite allo Studio Dentistico Calvi
Si ritiene che l’infiammazione cronica della gengiva sia associata ad alcune malattie sistemiche come malattie respiratorie, diabete, malattia coronarica, ictus e artrite reumatoide. Il nostro personale consiglio è di non sottovalutare i sintomi della gengivite, anche quando si presentano sporadicamente e in forma lieve: lavati i denti almeno due volte al giorno, passa il filo interdentale almeno una volta, presta attenzione all’alimentazione e fissa una visita di controllo ogni 6 mesi.
Parodontite e diabete: la correlazione da tenere sotto controllo
I rapporti tra parodontite e diabete sono stati dimostrati da molti studi clinici ed è ormai accertata l’esistenza di una correlazione diretta e biunivoca tra le due malattie, tanto è vero che trattare la parodontite consente di ottenere miglioramenti dei parametri di laboratorio e clinici sul diabete e viceversa.
Ma vediamo di approfondire meglio insieme l’argomento.
Cos’è la parodontite?
La parodontite, o piorrea, è una patologia infettiva causata da batteri che aggrediscono le strutture di sostegno dei denti provocando un’infiammazione cronica.
Il disturbo ha molteplici cause: tralasciando il fattore genetico che può incidere molto sulla manifestazione della malattia, essa può insorgere anche a causa di alcune cattive abitudini. Tra i sintomi principali, l’alitosi e il sanguinamento gengivale.
La parodontite è la sesta malattia più diffusa al mondo, nella sua forma grave affligge circa il 12% della popolazione mondiale (800 milioni di individui) ed è è la principale causa di perdita dei denti.
Cos’è il diabete?
Il diabete è una malattia metabolica che evolve in una condizione patologica complessa e potenzialmente grave e che ha alla base uno stato di iperglicemia cronica (il glucosio nel sangue ha livelli alti e superiori alla norma). Tra le sue cause principali troviamo un’alimentazione eccessivamente calorica, la sedentarietà e il fumo.
Quale correlazione esiste tra parodontite e diabete?
Il diabete e la parodontite sono due patologie correlate al punto che è stata teorizzata una relazione a due vie: il soggetto con diabete ha una tendenza a sviluppare parodontite e il soggetto con parodontite ha una tendenza a sviluppare il diabete. Essendo legate da una relazione di causa-effetto, se non adeguatamente trattate, le due patologie sono in grado di causare gravi complicazioni ai soggetti colpiti mentre, se correttamente diagnosticate, è possibile gestirle innescando reciproci miglioramenti.
Il Diabete come fattore di rischio per la Parodontite
La prevalenza della parodontite in chi ha il diabete è il doppio/triplo rispetto a chi non ce l’ha. Si conta infatti che nel mondo circa il 6,4% della popolazione sia affetta da diabete e che la parodontite sia la sesta complicanza dovuta a questa malattia. Ciò significa che ha un’incidenza di comparsa pari al 75% nei pazienti diabetici rispetto ai soggetti sani.
La maggiore suscettibilità alla parodontite nei diabetici è dovuta alla risposta immunitaria alterata verso i batteri presenti nella placca batterica e al fatto che i batteri si moltiplicano più velocemente in presenza di maggiori quantità di glucosio.

La Parodontite come fattore di rischio per il Diabete
La relazione tre le due patologie è dimostrata anche al contrario: la parodontite infatti aumenta la possibilità di sviluppare il diabete. Il rischio di sviluppare la malattia cresce sino al 30% per coloro che soffrono di problemi parodontali. Questo perché patologie a carico delle gengive rendono più difficile il controllo della glicemia e aumentano il rischio di sviluppare diabete.
Inoltre, in caso di perdita dei denti, il paziente vede compromessa la propria capacità di masticazione e finisce col prediligere cibi ad elevato indice glicemico (pasta, riso, frutta), con un evidente impatto negativo sul compenso glico-metabolico.
La diagnosi delle due patologie è fondamentale per agire e impedire lo sviluppo e la progressione di parodontite e diabete ed evitare gravi complicazioni.
Inoltre, i pazienti diabetici dovranno sottoporsi a controlli d’igiene orale professionale con più frequenza perché, in caso di diabete, denti e gengive si rovinano più facilmente, dando luogo ad infezioni che possono a loro volta innalzare la glicemia.
Desideri maggiori informazioni o vuoi prenotare un appuntamento?
Non esitare a contattarci! Il nostro team di esperti sarà felice di aiutarti in qualunque momento.





